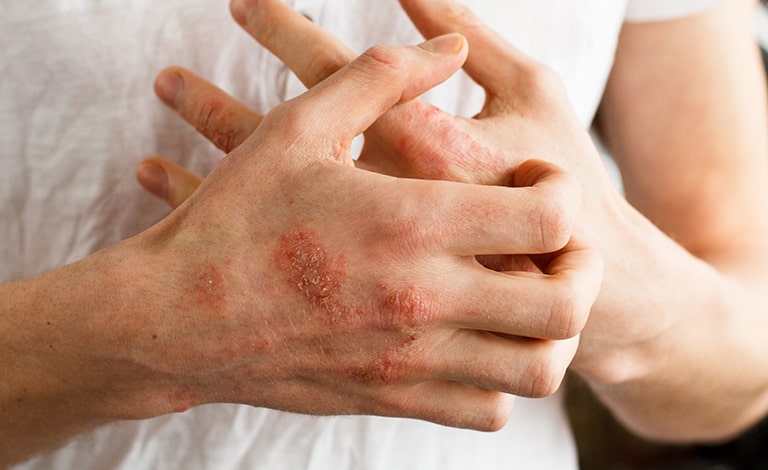
La dermatite atopica è una malattia cronica multifattoriale della pelle nella quale, fattori genetici e ambientali hanno un ruolo importante nella disfunzione della barriera cutanea e nella risposta immunitaria.1

 Dermatite atopica: le cause
Dermatite atopica: le cause

Quali sono i fattori che causano la dermatite atopica?
La dermatite atopica (DA), chiamata anche eczema atopico, è una malattia infiammatoria cronica della pelle, multifattoriale e caratterizzata da secchezza cutanea (xerosi), prurito e lesioni eritematose, con perdita di acqua.1 “Multifattoriale” significa che l’insorgenza della malattia è influenzata sia dal patrimonio genetico, che da fattori ambientali.2
I fattori coinvolti nello sviluppo della dermatite atopica sono molteplici e tutti concorrono ad alterare la barriera cutanea.3 Infatti, quando la barriera epidermica perde la sua capacità di difesa si può sviluppare un’infiammazione, dovuta alla penetrazione di allergeni.4
Le principali cause della dermatite atopica sono:

suscettibilità genetica (predisposizione all’atopia);

difetto di barriera cutanea;

disregolazione immunologica;

disbiosi del microbiota cutaneo.
Suscettibilità genetica (predisposizione all’atopia)
L’atopia è la predisposizione a sviluppare risposte immunologiche, a diversi allergeni, con tendenza a produrre in eccesso immunoglobuline di tipo E.5 Le IgE (immunoglobuline E) sono proteine che mediano una risposta abnorme, da parte del sistema immunitario, quando quest’ultimo viene a contatto con un allergene. Una volta che le IgE specifiche sono state prodotte, una seconda esposizione allo stesso stimolo causa una reazione di ipersensibilità immediata.6

La conseguenza della propensione all’atopia, quindi, è lo sviluppo di malattie legate a reazioni di ipersensibilità, come ad esempio, l’asma bronchiale allergica e la rinite allergica.5
È importante sottolineare, a conferma dell’importanza della genetica nelle malattie atopiche, che circa l’80% delle persone atopiche ha una storia familiare di allergia.5
Difetto di barriera cutanea
L’epidermide, cioè lo strato più esterno della pelle, ha un ruolo molto importante, perché:4
- previene la perdita di acqua;
- costituisce una barriera di protezione all’ingresso di batteri e allergeni.

Il mantenimento di queste funzioni avviene grazie alle proteine della barriera come ad esempio, filaggrina e cheratine. La filaggrina, in particolare, è una proteina fondamentale nel mantenimento della funzione di barriera tanto che, in caso di una sua carenza, viene favorita l’infiammazione della pelle.3 Quindi, la mutazione della proteina filaggrina è uno dei principali fattori predisponenti allo sviluppo della dermatite atopica, soprattutto in persone che hanno un’insorgenza precoce o una dermatite atopica persistente.3 Inoltre, le mutazioni della filaggrina sono correlate a una riduzione dei naturali fattori che permettono l’idratazione della pelle.7
Disregolazione immunologica
Nelle persone con dermatite atopica, oltre a un deficit della funzionalità di barriera, si accompagna una disregolazione immunitaria.7
È importante sottolineare che, il difetto di barriera cutanea e la disregolazione immunitaria sono tra loro collegate, influenzandosi a vicenda durante lo sviluppo della malattia.7 Infatti, la riduzione della funzione di barriera porta a un eccessivo contatto tra il sistema immunitario e gli allergeni ambientali.4
Microbiota cutaneo
Sulla nostra pelle vive una popolazione microbica molto varia, il microbiota, il cui mantenimento e stabilità vedono il contributo di numerosi fattori ambientali quali, per esempio, la temperatura, la secchezza dell’aria, l’uso di antibiotici, l’igiene personale.8 Quando questo sistema viene modificato, come nel caso di persone affette da dermatite atopica, abbiamo una disbiosi del microbiota della pelle, cioè un’alterazione della composizione delle comunità microbiche che vivono sulla nostra pelle.8 Il microbiota cutaneo, infatti, è fondamentale per mantenere la giusta funzionalità della pelle, grazie a:8
- soppressione dell’infiammazione;
- stimolo del sistema immunitario;
- produzione di sostanze con azione antimicrobica.

Le persone con dermatite atopica mostrano, come conseguenza della disbiosi, la predominanza di Staphylococcus aureus, la cui presenza è associata con l’aumento della severità di malattia.8
Infine, è stata avanzata l’ipotesi che lo stress psicofisico potrebbe peggiorare la malattia.9 La psiconeuroimmunologia è un ambito multidisciplinare che esamina le correlazioni tra cervello, comportamento e sistema immunitario.10 Le persone con dermatite atopica spesso riportano una stretta relazione tra stress emotivo, prurito e grattamento e circa l’81% dei pazienti sostiene che lo stress psicologico aggravi il loro prurito.10 Quindi, la presenza delle lesioni, e il prurito che le accompagna, sono una notevole fonte di stress per i pazienti, che possono ritrovarsi all’interno di un circolo vizioso difficile da arrestare: il ciclo prurito-grattamento.11 I pazienti che si grattano per il prurito, sono a conoscenza che continuare a grattarsi è dannoso, tuttavia continuano a farlo al fine di ottenere un sollievo a breve termine.11 I momenti in cui siamo meno consapevoli, come ad esempio durante il sonno, risultano spesso in un incontrollato grattamento, che porta a un peggioramento dell’infiammazione e al risveglio dell’individuo. 11
Bibliografia
- Al-Shobaili, H. A., Ahmed, A. A., Alnomair, N., Alobead, Z. A. & Rasheed, Z. Molecular Genetic of Atopic dermatitis: An Update. Int J Health Sci (Qassim) 10, 96–120 (2016).
- Kere, J., Ripatti, S. & Perola, M. [Genetics of multifactorial diseases]. Duodecim 126, 2305–2310 (2010).
- Kim, B. E. & Leung, D. Y. M. Significance of Skin Barrier Dysfunction in Atopic Dermatitis. Allergy Asthma Immunol Res 10, 207–215 (2018).
- Hogan, M., Peele, K. & Wilson, N. Skin Barrier Function and Its Importance at the Start of the Atopic March. Journal of allergy 2012, 901940 (2012).
- Justiz Vaillant, A. A., Modi, P. & Jan, A. Atopy. in StatPearls (StatPearls Publishing, 2020).
- Kelly, B. T. & Grayson, M. H. IgE, what is it good for? Ann Allergy Asthma Immunol 116, 183–187 (2016).
- Yang, G. et al. Skin Barrier Abnormalities and Immune Dysfunction in Atopic Dermatitis. Int J Mol Sci 21, (2020).
- Nakatsuji, T. & Gallo, R. L. The role of the skin microbiome in atopic dermatitis. Annals of Allergy, Asthma & Immunology 122, 263–269 (2019).
- Gelmetti, C. M., Girolomoni, G. & Patrizi, A. Revisione critica di linee guida e raccomandazioni pratiche per la gestione dei pazienti con dermatite atopica.
- SUÁREZ, A. L., FERAMISCO, J. D., KOO, J. & STEINHOFF, M. Psychoneuroimmunology of Psychological Stress and Atopic Dermatitis: Pathophysiologic and Therapeutic Updates. Acta Derm Venereol 92, 7–15 (2012).
- Rinaldi, G. The Itch-Scratch Cycle: A Review of the Mechanisms. Dermatol Pract Concept 9, 90–97 (2019).
Articoli correlati

Dermatite atopica: sintomi
La dermatite atopica è una malattia cronica, recidivante e caratterizzata da intenso prurito.
Dermatite atopica: fattori di rischio
La dermatite atopica è una malattia multifattoriale nella quale fattori genetici e ambientali...