La dermatite può presentarsi in diverse forme, e può avere diverse cause.1 Conoscere le caratteristiche di ognuna può aiutarci a comprendere meglio il nostro disturbo.
 Forme di dermatite
Forme di dermatite

Quali sono le diverse forme di dermatite?
La dermatite è un’infiammazione della pelle che si può presentare in diverse forme.
Secondo la World Allergy Organization, le dermatiti si possono suddividere in:2
ECZEMA
- atopico
- non atopico
DERMATITI DA CONTATTO
- irritativa
- allergica
ALTRE FORME DI DERMATITI
- nummulare
- fotosensibile
- seborroica
Eczema atopico e non atopico
L’eczema, una forma di dermatite, può essere atopico o non-atopico a seconda delle caratteristiche della malattia: infatti, alcune persone possono presentare un eczema senza le caratteristiche dell’atopia.2
L’eczema atopico, o dermatite atopica, è una condizione infiammatoria della pelle, associata a una disfunzione della barriera epidermica, che dà molto prurito.2
È importante sottolineare che i bambini con eczema atopico hanno maggiori possibilità, rispetto ai bambini con eczema non-atopico, di sviluppare asma nel corso della loro vita, inoltre il loro eczema permane, più spesso, anche nell’età adulta.2
Cos’è l’atopia?
L’atopia è la predisposizione a una risposta immunitaria a diversi antigeni o allergeni, in altre parole è la propensione a sviluppare una reazione di ipersensibilità alle sostanze che possono causare allergia (allergeni). Ad esempio, l’asma bronchiale e la rinite allergica sono le più comuni manifestazioni di atopia, seguite dalla dermatite atopica e dall’allergia alimentare. Può succedere che due o più di questi disturbi possano coesistere in tempi diversi o allo stesso tempo.3 Ecco perché, come già detto, i bambini con dermatite atopica hanno maggiori possibilità di sviluppare l’asma bronchiale nel corso della loro vita. Con il termine “marcia atopica” viene proprio descritto il percorso di bambini che iniziano con la dermatite atopica e progrediscono verso allergie alimentari, asma e riniti allergiche.4 La tendenza all’atopia ha una forte componente genetica, infatti circa l’80% degli individui atopici ha una storia familiare di allergia.3

Il nostro consiglio
Mantieni sempre la pelle ben idratata utilizzando prodotti formulati in maniera specifica.5
Per qualunque necessità di chiarimento o approfondimento, è consigliabile rivolgersi al proprio Dermatologo per una consulenza professionale e personalizzata.
Dermatiti da contatto
La dermatite da contatto è una malattia infiammatoria dermatologica, causata da agenti chimici o ioni metallici che esercitano un effetto tossico.6 Le dermatiti da contatto si presentano in tre fasi, con caratteristiche specifiche per ogni fase:6
- acuta: eritema, essudato, formazione di croste, vescicole e pustole;
- subacuta: croste, squame, aumento della pigmentazione della pelle;
- cronica: lichenificazione, cioè ispessimento della pelle.
Le dermatiti da contatto possono, a loro volta, distinguersi in:6
- irritativa
- allergica
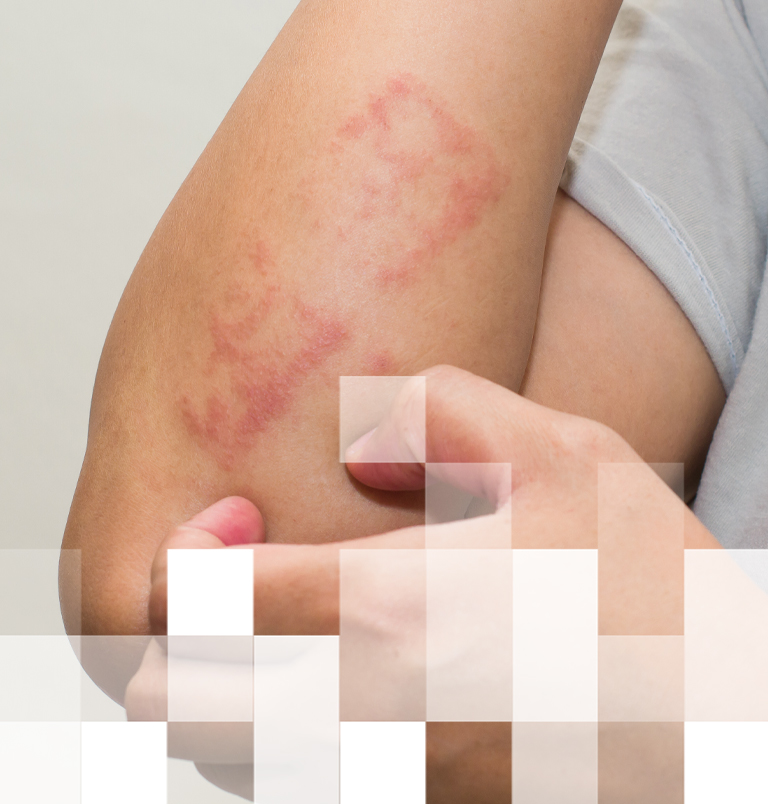
La dermatite da contatto irritativa è causata dall’azione dannosa di sostanze che alterano la barriera cutanea, come ad esempio, detergenti, sostanze alcaline, solventi, olii da taglio e polveri abrasive che entrano a diretto contatto con la pelle.1 La possibilità di sviluppare una dermatite da contatto irritativa aumenta con la durata, l’intensità e la concentrazione della sostanza 6 ma può dipendere anche da elementi come:6
- tipo di pelle: sottile, spessa, grassa, secca, molto chiara, precedentemente danneggiata, con tendenza atopica;
- fattori ambientali: temperature alte o basse, umidità.
Le donne, i bambini, gli anziani e i soggetti con tendenze atopiche sono le categorie maggiormente a rischio di sviluppare dermatiti da contatto irritative.6 Circa l’80% delle dermatiti professionali sono rappresentate da dermatiti da contatto irritative.6
Il nostro consiglio
Al lavoro e a casa, indossa abiti e guanti adeguati e proteggiti contro le sostanze irritanti, con cui potresti venire a contatto, e che potrebbero causare una dermatite da contatto irritativa.1
Per qualunque necessità di chiarimento o approfondimento, è consigliabile rivolgersi al proprio Dermatologo per una consulenza professionale e personalizzata.
La dermatite allergica da contatto è una malattia infiammatoria causata dal contatto con sostanze che provocano una reazione di ipersensibilità ritardata, come ad esempio, nichel, cromo, neomicina, formaldeide.1 L’allergia al nichel, ad esempio, dà origine a una dermatite a seguito di contatto con gioielli, o con l’allacciatura dei jeans.1 I fattori di rischio per sviluppare una dermatite da contatto allergica sono l’età, la tipologia di lavoro e una storia di dermatite atopica.6 Nella dermatite da contatto allergica le mani sono la sede più comune del disturbo6 e, spesso, ridurre il contatto con la sostanza che ha causato la reazione non è sufficiente a risolvere il problema, ma bisogna adottare delle misure attive a evitare completamente il contatto con l’allergene.1 Questa malattia interessa circa il 20% della popolazione adulta ed è anche un’importante malattia dermatologica professionale.7
Il nostro consiglio
Rivolgiti al tuo dermatologo per valutare insieme quali possono essere gli allergeni responsabili e indossa appropriati indumenti per proteggerti, sia a casa che al lavoro.6
Altre forme di dermatite
La dermatite nummulare (dermatite discoide) è un disturbo di origine allergica con prurito, che si presenta con chiazze a forma di moneta sulla pelle. Di solito, gli uomini manifestano il disturbo tardivamente nel corso della vita mentre nelle donne si presenta in età più giovane. La dermatite nummulare si manifesta, più comunemente, alle estremità, soprattutto sulle gambe, ma può apparire ovunque sul tronco, sulle mani o sui piedi. Le cause di questo eczema sono, a oggi, ancora sconosciute, ma è frequentemente associato a secchezza della pelle che può causare un’alterazione della barriera epidermica e la penetrazione di sostanze che possono favorire allergia.8
Il nostro consiglio
Puoi ridurre la frequenza di ricomparsa della dermatite nummulare, trattando la pelle con idratanti specifici ed evitando fattori che possono riacutizzare i sintomi, come bagni di acqua calda e saponi aggressivi.9 Rivolgiti sempre al tuo medico per valutare insieme a lui la terapia più appropriata.
Dermatiti fototossiche. Le reazioni fototossiche sono reazioni infiammatorie della pelle senza una causa immunologica specifica e si manifestano, di solito, come dermatiti con i sintomi di una scottatura solare10 come rossore, edema, vescicole, bolle e una severa pigmentazione, come conseguenza.10 Le reazioni fototossiche indotte da farmaci, come le tetracicline, sono clinicamente significative.10
Dermatiti fotoallergiche. Le reazioni fotoallergiche, rispetto a quelle fototossiche, si manifestano solo se la persona è stata precedentemente sensibilizzata a quella sostanza per contatto o ingestione.10 Le manifestazioni acute di questo tipo di dermatiti sono ristrette alle aree del corpo esposte al sole, in maniera specifica a quelle che hanno avuto un contatto con la sostanza allergizzante.10 I segni sono quelli di una dermatite da contatto allergica con eritema e vescicole.10
Cos’è la fotosensibilità?
Il termine “fotosensibilità” si riferisce a vari sintomi, malattie e condizioni causate, o riacutizzate, dall’esposizione alla luce solare.11
Il nostro consiglio
Se hai avuto una reazione fototossica utilizza una protezione solare senza profumi e parla con il tuo Dermatologo per capire quale farmaco, o cosmetico, ha causato la dermatite e valutare con lui un trattamento appropriato. Mentre se hai avuto una dermatite fotoallergica, dopo aver individuato ed eliminato la sostanza che ha scatenato la reazione, proteggiti dal sole sia con vestiti coprenti sia con opportuni filtri solari e rivolgiti sempre al tuo medico.10
La dermatite seborroica è un comune disturbo infiammatorio della pelle, che interessa le zone del corpo ricche in ghiandole sebacee come, ad esempio, il cuoio capelluto, il viso e le pieghe del corpo.12 Si manifesta con squame argentate e chiazze poco definite e può essere associata a prurito.13 Nei bambini può apparire nei primi 3 mesi di vita, in maniera lieve, e si risolve spontaneamente, in molti casi, entro il primo anno di vita.12 Negli adulti, invece, ha un andamento cronico remittente-recidivante con impatto negativo sulla qualità di vita della persona.12 Infatti, il prurito al cuoio capelluto e le squame tipiche della malattia possono portare a isolarsi e a vergognarsi.14 L’insorgenza della dermatite seborroica sembra essere legata a:12
- alterazione della flora microscopica della pelle, tra cui è opportuno ricordare il lievito Malassezia f., che vive nelle aree della pelle ricche di sebo e costituisce più dell’80% della popolazione fungina della pelle umana.15 Nelle persone con dermatite seborroica, l’alterata flora microbica favorisce l’infiammazione tipica della malattia;16
- composizione dei grassi sulla superficie della pelle;
- suscettibilità individuale.
Nei neonati, la dermatite seborroica si presenta con spesse squame grasse bianche o gialle sul cuoio capelluto, mentre negli adulti e negli adolescenti le manifestazioni tipiche sono chiazze squamose grasse ed eritematose sul cuoio capelluto, pieghe nasolabiali, orecchie, sopracciglia, spalle e torace anteriore.16
Il nostro consiglio
In caso di dermatite seborroica sul viso, utilizza specifici detergenti, idratanti e protezioni solari, formulati appositamente, come creme leggere o creme-gel.17 Rivolgiti sempre al tuo dermatologo di fiducia per identificare il trattamento più appropriato.
Bibliografia
- Richard P.J.B. Weller, John A.A. Hunter, John A. Savin & Mark V. Dahl. Clinical Dermatology, Fourth Edition. vol. chapter 7.
- Brown, S. & Reynolds, N. J. Atopic and non-atopic eczema. BMJ : British Medical Journal 332, 584 (2006).
- Justiz Vaillant, A. A., Modi, P. & Jan, A. Atopy. in StatPearls (StatPearls Publishing, 2020).
- Hill, D. A. & Spergel, J. M. The Atopic March: Critical Evidence and Clinical Relevance. Ann Allergy Asthma Immunol 120, 131–137 (2018).
- Giam, Y. C. et al. A review on the role of moisturizers for atopic dermatitis. Asia Pac Allergy 6, 120–128 (2016).
- Litchman, G., Nair, P. A., Atwater, A. R. & Bhutta, B. S. Contact Dermatitis. StatPearls [Internet] (StatPearls Publishing, 2020).
- Martin, S. F., Rustemeyer, T. & Thyssen, J. P. Recent advances in understanding and managing contact dermatitis. F1000Res 7, (2018).
- Poudel, R. R., Belbase, B. & Kafle, N. K. Nummular eczema. J Community Hosp Intern Med Perspect 5, (2015).
- Leung, A. K. C. et al. Nummular Eczema: An Updated Review. Recent Pat Inflamm Allergy Drug Discov (2020) doi:10.2174/1872213X14666200810152246.
- Lehmann, P. & Schwarz, T. Photodermatoses: Diagnosis and Treatment. Dtsch Arztebl Int 108, 135–141 (2011).
- Oakley, A. M., Badri, T. & Harris, B. W. Photosensitivity. in StatPearls (StatPearls Publishing, 2020).
- Tucker, D. & Masood, S. Seborrheic Dermatitis. in StatPearls (StatPearls Publishing, 2020).
- Berk, T. & Scheinfeld, N. Seborrheic Dermatitis. P T 35, 348–352 (2010).
- Araya, M., Kulthanan, K. & Jiamton, S. Clinical Characteristics and Quality of Life of Seborrheic Dermatitis Patients in a Tropical Country. Indian J Dermatol 60, 519 (2015).
- Vest, B. E. & Krauland, K. Malassezia Furfur. in StatPearls (StatPearls Publishing, 2020).
- Clark, G. W., Pope, S. M. & Jaboori, K. A. Diagnosis and treatment of seborrheic dermatitis. Am Fam Physician 91, 185–190 (2015).
- Piquero-Casals, J., Hexsel, D., Mir-Bonafé, J. F. & Rozas-Muñoz, E. Topical Non-Pharmacological Treatment for Facial Seborrheic Dermatitis. Dermatol Ther (Heidelb) 9, 469–477 (2019).
Articoli correlati
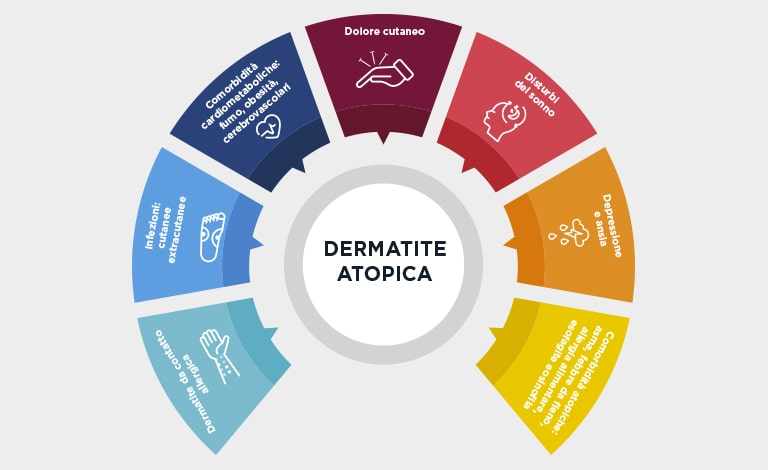
Dermatite atopica: condizioni correlate
La dermatite atopica è associata a importanti comorbidità, che è essenziale identificare.
Igiene e cura della pelle
La cura della pelle rappresenta un pilastro nel trattamento della dermatite atopica
Dermatite atopica: le cause
Fattori genetici e ambientali hanno un ruolo importante nella disfunzione della barriera cutanea

