Nel tempo, intorno alla psoriasi si sono create una serie di false credenze che possono influenzare negativamente la vita delle persone affette, isolandole e facendole sentire a disagio nei rapporti col prossimo. Conoscerle, quindi, è fondamentale soprattutto per aiutare i pazienti a convivere il più serenamente possibile con la malattia.

 Falsi miti sulla psoriasi
Falsi miti sulla psoriasi

I falsi miti della psoriasi
La pelle è il principale mezzo di interazione e comunicazione immediata con il mondo esterno. Ogni alterazione del suo aspetto influenza, quindi, inevitabilmente le relazioni interpersonali e sociali, soprattutto con le persone che si incontrano per la prima volta o con cui si hanno rapporti occasionali o poco approfonditi.
Il carattere visibile e distintivo delle lesioni cutanee della psoriasi è spesso fonte di diffidenza da parte di chi non conosce la malattia e di disagio per chi ne soffre. Molte persone con psoriasi ritengono che il giudizio degli altri associato alle macchie/placche provochi un disagio psicologico maggiore di quello determinato dai sintomi cutanei sul piano fisico1,2,3.
Tutta questa sofferenza non è soltanto immeritata, ma anche immotivata, in quanto derivante perlopiù da false credenze sulla psoriasi che inducono a giudicare negativamente chi ne è affetto. Una corretta informazione sulla malattia è fondamentale per superare i pregiudizi e le discriminazioni, migliorando la qualità di vita e le relazioni sociali delle persone che devono convivere con la psoriasi2.

1. LA PSORIASI È CONTAGIOSA?
La psoriasi non è contagiosa1,2,4.
Anche se le lesioni cutanee possono essere molto evidenti e soggette a una massiccia desquamazione a causa della velocità abnorme con cui si moltiplicano le cellule dell’epidermide, la malattia non può essere in alcun modo trasmessa ad altre persone. La causa della psoriasi, nell’adulto come nel bambino, non è mai infettiva, ma immunologica1,2,4.
Sebbene la psoriasi possa talvolta insorgere dopo alcune infezioni (per esempio, faringo-tonsilliti da streptococco), queste ultime rappresentano soltanto fattori scatenanti della malattia cutanea, non la causa. La psoriasi, infatti, è una malattia infiammatoria immuno-mediata che si manifesta in persone geneticamente predisposte in seguito all’azione di fattori ambientali sfavorevoli, che sollecitano una risposta inadeguata del sistema immunitario1,2,4,5.
Sono le cellule del sistema immunitario ad alimentare lo stato infiammatorio cronico che porta alla comparsa delle lesioni cutanee: nessun virus o altro agente infettivo esterno è direttamente responsabile della psoriasi1,2,4,5.
Per questo motivo non si corre alcun rischio nell’avere contatti fisici diretti con persone affette da psoriasi o da artrite psoriasica.

2. LA PSORIASI È SINTOMO DI SCARSA IGIENE?
No. La psoriasi è una malattia causata da un alterato funzionamento del sistema immunitario su base genetica: le macchie arrossate e desquamanti o le papule che caratterizzano la malattia non sono dovute a una scarsa igiene, ma a una reazione infiammatoria anomala dell’organismo che si manifesta a livello della pelle1,2,4
L’igiene è un aspetto molto importante per le persone con psoriasi, dal momento che una detersione non corretta e troppo aggressiva può peggiorare i sintomi della malattia4,5.
Per questo motivo, le persone che soffrono di psoriasi hanno molta cura dell’igiene personale e utilizzano detergenti e lozioni specifici di alta qualità, che aiutano a mantenere un’adeguata idratazione dell’epidermide, evitando il peggioramento delle lesioni e del prurito associato4,5.

3. LA PSORIASI COLPISCE SOLO GLI ADULTI O I BAMBINI?
La psoriasi può comparire a qualunque età2,4,5.
Sebbene la psoriasi esordisca nella maggior parte dei casi in persone giovani (15-20 anni) o relativamente anziane (55-60 anni), chiunque presenti una predisposizione genetica per lo sviluppo della malattia può esserne interessato in un qualunque momento della vita2,4,5.
Ciò dipende dal fatto che la predisposizione genetica non è sufficiente, da sola, per lo sviluppo della malattia, ma è necessario anche il contributo di uno o più fattori scatenanti, come stress, ferite/traumi cutanei, assunzione di particolari farmaci, infezioni, stile di vita scorretto ecc.1,2,4,5 L’esordio della malattia, quindi, può avvenire in momenti differenti della vita, senza una regola predefinita.
Alcune forme di psoriasi compaiono tipicamente durante l’infanzia o l’adolescenza (in particolare, quelle che si manifestano dopo un’infezione da streptococco delle vie aeree superiori)2,4. È, invece, abbastanza raro che la malattia esordisca nei primi anni di vita.

4. LA PSORIASI NON NECESSITA DI CURE PARTICOLARI PERCHÉ NON PONE IN PERICOLO DI VITA?
La psoriasi si manifesta principalmente a livello della pelle con le macchie/placche o papule arrossate e desquamanti caratteristiche, ma è una malattia infiammatoria cronica che riguarda l’intero organismo e che si associa a un aumentato rischio di sviluppare altre patologie come le malattie cardiovascolari, l’obesità, il diabete, l’uveite (un’infiammazione dell’occhio) e la malattia di Crohn (una malattia infiammatoria cronica intestinale).
Inoltre, la psoriasi è una malattia dal decorso imprevedibile, che può peggiorare nel tempo1,2,4,5.
Oltre a comportare fastidi associati alla presenza delle lesioni cutanee, trascurare la psoriasi e non trattarla in modo appropriato può portare a un peggioramento dell’infiammazione sistemica e allo sviluppo di artrite psoriasica: una condizione caratterizzata dall’infiammazione delle articolazioni delle mani, dei piedi e della colonna vertebrale, che può causare danni articolari anche gravi, talvolta con esiti invalidanti1,2,4,5.
Per prevenire l’evoluzione della psoriasi e le sue complicanze, è indispensabile seguire attentamente le terapie farmacologiche prescritte dal dermatologo che, insieme a un corretto stile di vita, possono controllare adeguatamente la malattia, prevenendo il peggioramento dei sintomi e preservando la qualità di vita1,2,4,5.
Gli effetti del trattamento potrebbero non essere immediati, ma ciò non significa che i farmaci siano inefficaci e che vadano sospesi. A volte, per ottenere un miglioramento dei sintomi è necessario un po’ di tempo: seguire le terapie secondo i tempi e modi raccomandati dal dermatologo è la migliore garanzia per trarne beneficio2.
Se si incontrano difficoltà ad assumere il trattamento prescritto o in caso di effetti collaterali, non si deve interrompere la terapia di propria iniziativa, ma si deve contattare il dermatologo e discutere con lui la possibilità di passare a terapie farmacologiche differenti, più semplici da seguire o meglio tollerate nel proprio caso2,4. Fortunatamente, le opzioni terapeutiche disponibili per tenere sotto controllo la psoriasi sono numerose e il medico ha la possibilità di individuare una soluzione ottimale per ciascun paziente1,2,3,4,5,6,7.

5. ESISTE UNA CURA ALTERNATIVA PER GUARIRE DALLA PSORIASI?
Sempre più persone ricercano sul web informazioni sulle proprie condizioni di salute, imbattendosi in numerose proposte di rimedi naturali e terapie “alternative” che promettono di curare diverse patologie.
Come regola generale, è sempre bene diffidare delle “soluzioni miracolose”: se esiste un rimedio efficace e sicuro per curare una malattia, il medico di famiglia o lo specialista di riferimento lo conoscono e lo sanno gestire meglio di qualunque sito web, e non mancheranno di proporvelo.
Nel caso specifico della psoriasi non esiste una cura definitiva in grado di disinnescare una volta per tutte il meccanismo infiammatorio che causa la malattia1,2,4,5. Tuttavia, esistono numerose terapie farmacologiche e di altro tipo che, scelte e pianificate da un dermatologo esperto di psoriasi e seguite sotto stretto controllo medico, possono tenere sotto controllo la malattia e migliorare la qualità di vita1,2,3,4,5,6,7.
Raccomandazioni e consigli terapeutici “alternativi” dispensati online o da amici e parenti (come “rimedi della nonna”, omeopatia, ayurveda o preparati erboristici) non dovrebbero essere presi in considerazione senza aver prima chiesto l’opinione del medico, sia perché sono spesso inutili sia perché potrebbero peggiorare la situazione o interferire negativamente con i farmaci o le altre terapie che si stanno assumendo, aumentando il rischio di effetti collaterali4.
Per essere efficace e sicura, qualunque possibile opzione di trattamento della psoriasi deve sempre essere discussa con il dermatologo di riferimento e mai considerata in sostituzione delle terapie farmacologiche4.
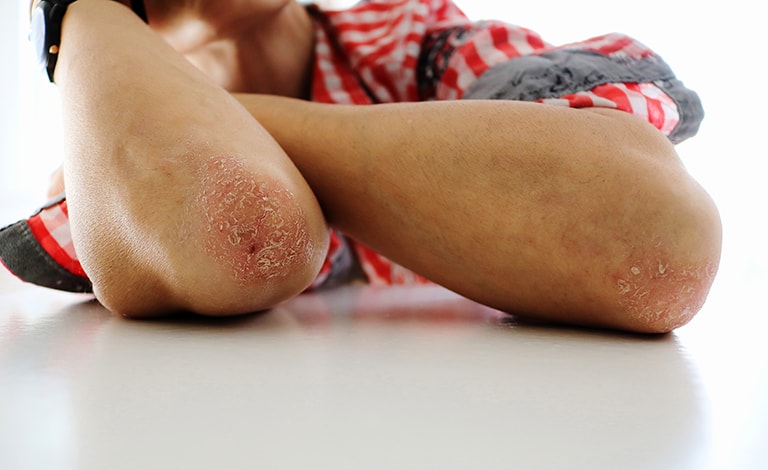
6. C’È UN SOLO TIPO DI PSORIASI?
La psoriasi può esistere in diverse forme, caratterizzate da manifestazioni cutanee distintive e da diversi livelli di gravità. Alcune tipologie di psoriasi sono più diffuse, come la psoriasi “a placche” o “volgare” che rende conto di circa il 90% dei casi, mentre altre sono molto rare, come la psoriasi “eritrodermica” o quella “pustolosa”1,2,4,5.
Analizzando l’aspetto, la localizzazione e l’estensione delle lesioni cutanee e tenendo conto dell’età e di altre caratteristiche del paziente, il dermatologo può riconoscere il particolare tipo di psoriasi presente e individuare il trattamento più adatto1,2,4,7.
La psoriasi può interessare zone del corpo scarsamente visibili, come le piante dei piedi, oppure concentrarsi in aree cutanee esposte, come il viso, il cuoio capelluto o le mani1,2,4.
Le lesioni cutanee possono1,2,4:
- essere circoscritte e localizzate, per esempio attorno agli occhi e sulle palpebre, oppure piuttosto estese e interessare ginocchia, gomiti e parte bassa della schiena (zona lombo-sacrale);
- assumere un aspetto bianco-argenteo a causa dell’intensa desquamazione, come nella psoriasi “a placche”, oppure presentarsi come chiazze eritematose (arrossate) concentrate nelle pieghe cutanee, come nel caso della psoriasi inversa; altre volte, si tratta di piccole macchie rossastre a forma di goccia sparse lungo il tronco, come nella psoriasi guttata.
In alcune persone, possono comparire contemporaneamente diverse forme di psoriasi: a prescindere dall’aspetto, nessuna delle possibili lesioni cutanee causate dalla psoriasi è infetta né contagiosa1,2,4.
Bibliografia
- Naldi L et al. Gestione clinica della Psoriasi per il medico di medicina generale e lo specialista ambulatoriale. Pacini Editore, 2016
- World Health Organization, Global Report on Psoriasis, 2016. (https://apps.who.int/iris/handle/10665/204417). Accesso Novembre 2019
- Gisondi P et al. Italian guidelines on the systemic treatments of moderate-to-severe plaque psoriasis. JEADV 2017;31:774-790
- Mayo Clinic. Psoriasis (https://www.mayoclinic.org/diseases-conditions/psoriasis/symptoms-causes/syc-20355840). Accesso Novembre 2019
- Associazione per la Difesa degli Psoriasi (ADIPSO). Vivere con la psoriasi (http://www.adipso.org/sito/it/psoriasi/vivere-con-la-psoriasi). Accesso Novembre 2019
- Nast A, Gisondi P, Ormerod AD et al. European S3-Guidelines on the systemic treatment of psoriasis vulgaris–Update 2015–Short version–EDF in cooperation with EADV and IPC. J Eur Acad Dermatol Venereol 2015;29:2277-2294
- National Institute of Clinical Excellence – NICE. Psoriasis: Assessment and Management. 2012; (www.nice.org.uk/guidance/cg153). Accesso Novembre 2019
Articoli correlati
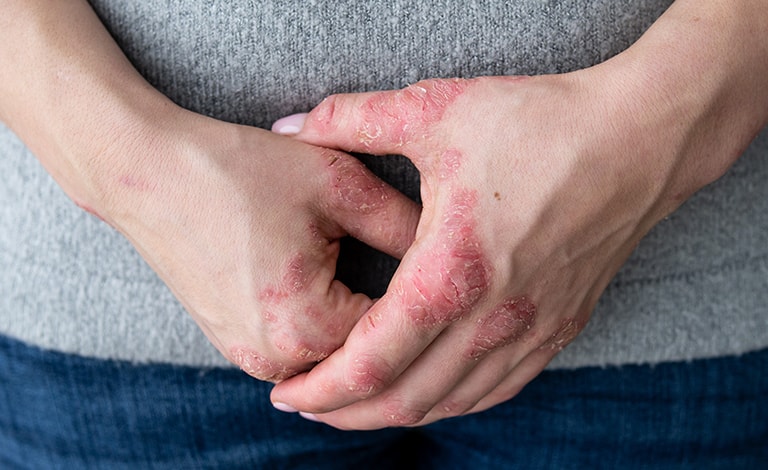
Cos’è la psoriasi
Esistono diverse forme di psoriasi, con caratteristiche specifiche: leggi per saperne di più.
La psoriasi nei bambini e adolescenti
La psoriasi nei bambini e negli adolescenti ha delle caratteristiche cliniche specifiche
PEST
Un questionario per valutare la possibilità di avere sintomi riconducibili all’artrite psoriasica



